Nahrungsmittel ohne Farbstoffe sind in unserer heutigen Gesellschaft nahezu undenkbar. Bonbons sieht man ihren Farbstoffgehalt an, doch sie werden ganz selbstverständlich auch Wurst, genauso wie Medikamenten, oder Butter zugesetzt. Künstliche Farbstoffe gehören zu den zehn häufigsten Nahrungsmittelallergenen (1). Künstliche wie auch natürliche Farbstoffe können Asthma, Allergien, Hyperaktivität, sogar Anaphylaxis, und schwere Langzeitfolgen verursachen. Der Zusammenhang zwischen Farbstoffen und Allergien gilt als lange bekannt, ist jedoch allgemein unterdiagnostiziert (2,3). Provokationstests sind Pricktests diagnostisch überlegen (3,4,7). Bei Allergien auf Farbstoffe ist Meidung die einzig wirksame Therapie.
Nahrungsmittel ohne Farbstoffe sind in unserer heutigen Gesellschaft nahezu undenkbar. Bonbons sieht man ihren Farbstoffgehalt an, doch sie werden ganz selbstverständlich auch Wurst, genauso wie Medikamenten, oder Butter zugesetzt. Künstliche Farbstoffe gehören zu den zehn häufigsten Nahrungsmittelallergenen (1). Künstliche wie auch natürliche Farbstoffe können Asthma, Allergien, Hyperaktivität, sogar Anaphylaxis, und schwere Langzeitfolgen verursachen. Der Zusammenhang zwischen Farbstoffen und Allergien gilt als lange bekannt, ist jedoch allgemein unterdiagnostiziert (2,3). Provokationstests sind Pricktests diagnostisch überlegen (3,4,7). Bei Allergien auf Farbstoffe ist Meidung die einzig wirksame Therapie.
Japanische Wissenschaftler der Universität von Yokohama dokumentierten den Fall eines fünfjährigen Mädchens, bei dem eine schwere Chemikalien- sensitivität (MCS) und eine Medikamenten- unverträglichkeit attestiert wurde, welche durch Süßigkeiten, die mit Azofarbstoffen gefärbt waren, ausgelöst wurde (2). Das Kind musste aufgrund der MCS im weiteren Verlauf die Schule wechseln.
Farbstoffe in Nahrungsmitteln
„Das Auge isst mit“, nehmen Hersteller von Nahrungsmittel zum Anlass, um Nahrungsmittel durch Farbgebung ansehnlicher und oft auch frischer aussehen zu lassen. Die meisten Farbstoffe dienen ausschließlich der Optik. Bonbons ohne Farbe beispielsweise werden kaum verzehrt, sie gelten als langweilig und nicht ansprechend. Andere Farbstoffe werden zugesetzt, um Farbschwankungen von Nahrungsmitteln auszugleichen, die durch unterschiedliche Erntezeit bedingt sind. Ungefähr 40 Lebensmittelfarbstoffe, gewonnen aus tausenden von chemischen und natürlichen Verbindungen, sind zugelassen, sie schließen die Farbpalette fast lückenlos. Zu ihnen gehören sogar Metalle wie Aluminium, Silber und Gold, die zum Einsatz kommen, wenn nur die Oberfläche eingefärbt werden soll. Am stärksten verbreitet sind rote, gelbe, orange und schwarze Farbtöne. Blau findet sich wegen seines „Chemiecharakters“, außer bei Süßigkeiten, eher selten.
Sind Farbstoffe in Nahrungsmitteln unbedenklich?
In Nahrungs- und Genussmitteln werden natürliche, künstliche und naturidentische Farbstoffe eingesetzt. Die wenigsten Farbstoffe sind jedoch pflanzlichen Ursprungs, meistens stammen sie aus dem Chemielabor und sind synthetische Nachbildungen von in der Natur vorkommenden Substanzen oder gänzlich chemische Kreationen. Chemische Farbstoffe haben keinen guten Ruf, da sie als Allergieauslöser bekannt sind und sogar Krebs auslösen können. Den schlechtesten Ruf besitzen Azofarbstoffe, die in Nahrungsmitteln, Kosmetika und Medikamenten eingesetzt werden. Sie wurden ursprünglich aus Teer hergestellt, später dann auf Erdöl- oder Erdgasbasis und gelten als die gesundheitsschädlichste Farbstoffgruppe. Ihr Vorteil ist, dass sie hitze- und lichtunempfindlich sind, meist säurestabil und zudem sehr viel preisgünstiger als natürliche bzw. naturidentische Farbstoffe. Der gelbe Azofarbstoff Tatrazin gilt als besonders bedenklich (6, 8, 9, 17,18) wie das nachfolgende Fallbeispiel veranschaulicht. Gefährdet sind vor allem Menschen, bei denen eine Aspirinunverträglichkeit vorliegt (3,17,18).
Farbstoffe können, wie bestimmte Nahrungsmittel, versteckte Ursache für viele Beschwerden sein. Sie sind als Auslöser für Asthma, Hautreaktionen, Schwellungen, Kopfschmerzen, Hyperaktivität, ADHD, Bettnässen, Ohrenentzündung und in schweren Fällen sogar Anaphylaxis bekannt (4,7,9,10,12,17,18). Nur ein Provokationstest bringt letztendlich objektive Bestätigung (3,5,6,7,9,10). Pricktests zeigen oft keine verlässlichen Resultate.
Fallbeispiel: Azofarben – Auslöser von Chemikaliensensitivität (MCS) und schwerer Medikamentenunverträglichkeit
Welche tragischen nachhaltigen Konsequenzen bereits geringe Mengen von Farbstoffen haben, wurde durch einen Fallbericht über ein kleines japanisches Mädchen deutlich, das durch Genuss von bunten Bonbons eine Multiple Chemical Sensitivity und Medikamentenunverträglichkeiten entwickelte. In der allergologischen Abteilung der Yokohama Universität wurde der Fall genauestens untersucht und dokumentiert (3).
Das fünfjährige Mädchen litt unter schweren wiederkehrenden Reaktionen, begleitet von Urticaria (Nesselsucht), Quincke Ödem, Atemnot, Kopfschmerzen, Verlust des Bewusstseins und Bauchschmerzen, die nicht zu bekämpfen waren. Die Beschwerden verschlimmerten sich durch verschiedene Behandlungen mit Antihistaminika und intravenös verabreichten Corticosteroiden. Der Zustand des Mädchens verschlechterte sich so weit, dass es in die Notaufnahme des Krankenhauses eingewiesen werden musste. Dort besserten sich die Symptome, bis auf Schwellungen und leichtes Fieber. Die Ärzte der Klinik ordneten daraufhin Kontrolle und Beobachtung der Ernährung zuhause an.
Das Führen eines Ernährungstagebuches deckte letztendlich auf, dass die Symptome jeweils nach dem Essen von farbigen Süßigkeiten wie Bonbons und Jellybeans (knallig bunte Zuckerdragees) auftraten. Die Ärzte der University of Yokohama brachten die Reaktionen des Mädchens daraufhin mit Azofarben in den Süßigkeiten in Zusammenhang. Die Mutter erinnerte sich, dass der erste schwere Vorfall erstmalig unmittelbar nach dem Essen von roten Bonbons (sie enthielten Tatrazin und Brillantblau) aufgetreten war.
Es wurden deshalb offene Provokationstests (mit Einwilligung der Eltern) mit Nahrungsmittelzusatzstoffen und entzündungs-hemmenden Medikamenten (NSAIDs) nach Elimination der Süßigkeiten durchgeführt. Die Tests brachten den Nachweis, dass sie auf Azofarbstoffe, Aspirin, Benzoesäure, Acetaminophen und Anästhetika reagiert. Ein Pricktest mit diesen Substanzen brachte kein Ergebnis.
Nachdem Azofarben in der Ernährung des Kindes vermieden wurden, traten die Schwellungen und das leichte Fieber nur noch sehr selten auf. Das Mädchen litt jedoch häufig unter Ausschlag, Schwindel, Kopfschmerzen, Erschöpfung, Engegefühl auf der Brust und Übelkeit, obwohl vermutete Auslöser weggelassen wurden. Die Ärzte stellten fest, dass sie mit diesen Symptomen nun auf viele chemische Gerüche wie Zigarettenrauch, Desinfektionsmittel, Ethanol, Weichspüler und Waschmittel, Lösemittel, Reinigungsmittel, Parfüm und Haarpflegemittel reagierte. Sie bekam die Diagnose schwere Multiple Chemical Sensitivity (MCS), ausgelöst durch Azofarbstoffe. Zur Stabilisierung wurden ihr Vitamine und Glutathion verabreicht. Die Aktivitäten des Mädchens wurden durch die MCS im Alltag in öffentlichen Bereichen sehr stark eingeschränkt. Weil sie Symptome in einigen Räumlichkeiten der Klinik bekam, stellten die Ärzte dort vor ihren Besuchen einen Luftfilter im Raum auf. Auch in der Schule bekam das Mädchen Beschwerden durch Schulmaterialien und Reinigungsmittel. Als die Schule den Eltern verweigerte, einen Luftfilter in der Klasse aufstellen zu dürfen, musste das Mädchen die Schule wechseln. Am Ende zogen die Eltern mit ihrem Kind aufs Land, wo es eine alte Schule besuchen konnte, in der sie symptomfrei am Unterricht teilnehmen konnte.
Autor: Silvia K. Müller, CSN, Januar, 2008
Literatur:
- Speer F., Food allergy: the 10 common offenders. Am Fam Physician. 1976 Feb;13(2):106-12
- Wilson BG, Bahna SL., Adverse reactions to food additives, Allergy and Immunology Section, Louisiana State University Health Sciences Center, Ann Allergy Asthma Immunol. 2005 Dec;95(6):499-507
- Naoko Inomata, Hiroyuki Osuna, Hiroyuki Fujita, Toru Ogawa and Zenro Ikezawa, Multiple chemical sensitivities following intolerance to azo dye in sweets in a 5-year-old girl. Allergology International 2006;55(2):203-205
- Wilson BG, Bahna SL., Adverse reactions to food additives, Allergy and Immunology Section, Louisiana State University Health Sciences Center, Ann Allergy Asthma Immunol. 2005 Dec;95(6):499-507
- Huijbers GB, Colen AA, Jansen JJ, Kardinaal AF, Vlieg-Boerstra BJ, Martens BP, Masking foods for food challenge: practical aspects of masking foods for a double-blind, placebo-controlled food challenge.Department of Human Nutrition, TNO Nutrition and Food Research Institute, Zeist, The Netherlands. J Am Diet Assoc. 1994 Jun;94(6):645-9
- Orchard DC, Varigos GA. Fixed drug eruption to tartrazine, Dermatology Department, Royal Children’s Hospital, Melbourne, Victoria, Australia. Australias J Dermatol. 1997 Nov;38(4):212
- Boris M, Mandel FS., Foods and additives are common causes of the attention deficit hyperactive disorder in children. Ann Allergy. 1994 May;72(5):462-8
- Thuvander A., Hypersensitivity to Azo coloring agents. Tartrazine in food may cause rash and asthma, Lakartidningen. 1995 Jan 25;92(4):296-8.
- Mikkelsen H, Larsen JC, Tarding F., Hypersensitivity reactions to food colours with special reference to the natural colour annatto extract (butter colour), Arch Toxicol Suppl. 1978;(1):141-3.
- Zenaidi M, Pauliat S, Chaliier P, Fratta A, Girardet JP., Allergy to food colouring. A prospective study in ten children, Tunis Med. 2005 Jul;83(7):414-8
- Nish WA, Whisman BA, Goetz DW, Ramirez DA., Anaphylaxis to annatto dye: a case report.Department of Medicine, Wilford Hall USAF Medical Center, Lackland AFB, Texas, Ann Allergy. 1991 Feb;66(2):129-31
- DiCello MC, Myc A, Baker JR Jr, Baldwin JL, Anaphylaxis after ingestion of carmine colored foods: two case reports and a review of the literature, Department of Internal Medicine, University of Michigan Medical Center, Allergy Asthma Proc. 1999 Nov-Dec;20(6):377-8
- Lucas CD, Hallagan JB, Taylor SL. The role of natural color additives in food allergy. International Association of Color Manufacturers, USA. Adv Food Nutr Res. 2001;43:195-216.
- Zenaidi M, Pauliat S, Chaliier P, Fratta A, Girardet JP., Allergy to food colouring. A prospective study in ten children, Tunis Med. 2005 Jul;83(7):414-8.
- Kagi MK, Wuthrich B, Johansson SG., Campari-Orange anaphylaxis due to carmine allergy. Lancet. 1994 Jul 2; 344(8914):60-1.
- Denner WH., Colourings and preservatives in food, Hum Nutr Appl Nutr. 1984 Dec;38(6):435-49.
- Dipalma JR., Tartrazine sensitivity, Am Fam Physician. 1990 Nov; 42(5):1347-50
- John Emsley, Was it something you ate? Oxford University Press, 2005
 Nachdem es in den USA und Kanada bereits viele Krankenhäuser, Schulen und Universitäten gibt, die Duftstoffe wie Parfüm, Deo, After Shave, Weichspüler, etc. verbieten, soll nun auch in Schweden Vernunft zum Wohle der Gesundheit eintreten. Insbesondere sollen Personen mit Allergien und Multiple Chemical Sensitivity (MCS) durch ein Duftstoffverbot geschützt werden. Diese Personengruppen erleiden bei minimalem Kontakt bereits leichte bis sehr schwere Symptome, die von Kopfschmerzen, Hautreaktionen, asthmatischen Beschwerden bis zu Schockreaktionen reichen können.
Nachdem es in den USA und Kanada bereits viele Krankenhäuser, Schulen und Universitäten gibt, die Duftstoffe wie Parfüm, Deo, After Shave, Weichspüler, etc. verbieten, soll nun auch in Schweden Vernunft zum Wohle der Gesundheit eintreten. Insbesondere sollen Personen mit Allergien und Multiple Chemical Sensitivity (MCS) durch ein Duftstoffverbot geschützt werden. Diese Personengruppen erleiden bei minimalem Kontakt bereits leichte bis sehr schwere Symptome, die von Kopfschmerzen, Hautreaktionen, asthmatischen Beschwerden bis zu Schockreaktionen reichen können.




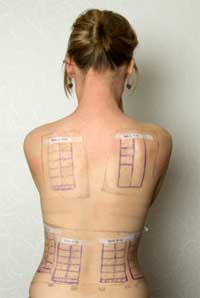 Die Tendenz zu Allergien in der Bevölkerung ist steigend. Einer allergischen Reaktion muss eine Sensibilisierung vorangehen, die durch Kontakt eintritt. Zur Ursachenfindung setzen Allergologen standardmäßig Epikutantests, so genannte Patchtests, ein. Die dermatologische und allergologische Abt. des St John’s Institute of Dermatology und des St. Thomas‘ Hospital in London fand nun heraus, dass der in der Basistestserie für Kontaktallergene enthaltene Duftstoffmix I manche Patienten sensibili-siert. Patchtests auf Duftstoffe sind somit nicht mehr länger als unbedenklich zu bezeichnen, denn wurde eine Sensibilisierung erst einmal erworben, bleibt sie in der Regel ein Leben lang bestehen.
Die Tendenz zu Allergien in der Bevölkerung ist steigend. Einer allergischen Reaktion muss eine Sensibilisierung vorangehen, die durch Kontakt eintritt. Zur Ursachenfindung setzen Allergologen standardmäßig Epikutantests, so genannte Patchtests, ein. Die dermatologische und allergologische Abt. des St John’s Institute of Dermatology und des St. Thomas‘ Hospital in London fand nun heraus, dass der in der Basistestserie für Kontaktallergene enthaltene Duftstoffmix I manche Patienten sensibili-siert. Patchtests auf Duftstoffe sind somit nicht mehr länger als unbedenklich zu bezeichnen, denn wurde eine Sensibilisierung erst einmal erworben, bleibt sie in der Regel ein Leben lang bestehen.